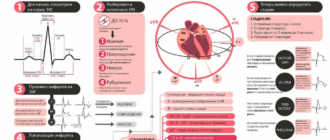
Инфаркт миокарда входит в число заболеваний, представляющих наибольшую угрозу человеческой жизни. По статистике, до 50% случаев патологии заканчиваются летальным исходом. Часть пациентов не успевают доехать до больницы, чтобы получить быструю квалифицированную помощь. И даже если перенесший заболевание человек выжил, его образ жизни кардинально меняется, так как на сердце навсегда остаются следы поражения.
По статистике, заболеванию более всего подвержены лица, перешагнувшие рубеж сорока лет. Самые высокие шансы имеют пациенты, незамедлительно обратившиеся за помощью после появления сильной давящей боли в грудной клетке. Первичная диагностика производится работниками скорой помощи. Позже пациент госпитализируется, и выполняется полноценное исследование в больнице.
Схожесть проявления инфаркта миокарда с другими заболеваниями кардиосистемы, например, стенокардией, осложняет его определение. По этой причине до постановки диагноза часто используют термин «острый коронарный синдром».
Методы диагностики инфаркта миокарда включают в себя:
- физикальное исследование;
- дифференциальную диагностику;
- лабораторные исследования;
- инструментальную диагностику.
Физикальное исследование
Диагностически значимые данные на этом этапе выявляются посредством сбора жалоб, изучения медицинской карты, осмотра больного, пальпации, выслушивания сердца и легких. Цель этого этапа исследования – не столько диагностика ИМ, которая будет проведена другими методами, сколько анализ текущего состояния больного.
У пациента выясняется:
- как долго длился приступ;
- каков был эффект от приема лекарств;
- сколько пациент пережил приступов, и с какой регулярностью они появлялись;
- как менялся болевой синдром при изменении положения тела.
Жалобы
Главная жалоба пациентов – длительный болевой синдром. Боль может описываться пациентами по-разному: как жгучая, давящая, распирающая, жестокая.
Боль обычно ощущается в груди, но может также ощущаться в обеих руках, спине, шее и челюсти. Продолжительность болевого синдрома составляет 20-60 минут, а иногда сохраняется часами. Употребление нитроглицерина в случае ИМ не приносит облегчения.
Болевой синдром может и не наблюдаться.
Сопутствующие жалобы, присущие заболеванию – это головокружение, аритмия, слабость, потливость. Холодеют конечности. Частичная потеря миокардом сократительной функции или поражение клапанного аппарата приводят к одышке. У пациентов пожилого возраста и страдающих сахарным диабетом возможна внезапная короткая потеря сознания. Часто синдромы сопровождаются страхом смерти.
В ходе опроса выясняется реакция больных на болевой синдром. Для пациентов характерно возбуждение, беспокойство. В попытках снять боль они постоянно двигаются, корчатся в постели. Делают попытки вызвать рвоту. В этом отличие от реакции на дискомфорт в грудной клетке больных стенокардией, которые стремятся замереть, чтобы остановить боль.
Анамнез
У подавляющего большинства пациентов с острым ИМ в анамнезе присутствуют факторы риска, такие как артериальная гипертензия, сахарный диабет, лишний вес, плохая наследственность, курение. Кроме этого, есть указания на проявлявшуюся ишемическую болезнь сердца (стенокардию).
У родственников больного можно узнать о периоде, предшествующем наступлению ИМ, и спровоцировавших его факторов (тяжелая физическая нагрузка, сильное эмоциональное напряжение).
Осмотр
Больным ИМ характерно выраженное возбуждение. Они беспокойно двигаются, меняют позы, могут ходить по кабинету. Все указывает на то, что они испытывают неудобство и пытаются изменить это состояние. Возбужденное состояние проходит при снятии болевого синдрома.
Исключение составляют пациенты с левожелудочковой недостаточностью. Им присуща одышка, хрипота, синюшная окраска губ, холодность кожи.

Аускультация
Ухудшение сократимости миокарда приводит к приглушению I тона. II тон может быть слегка ослаблен или не изменен совсем. Однако, если нарушен кровоток, то II тон расщепляется над легочной артерией. У части больных выслушивается IIIтон.
Если у обследуемого есть одышка или отекли легкие, то выслушиваются хрипы в нижних отделах.
Артериальное давление и пульс
АД повышается из-за перенесенного стресса, страхов больного, боли. АД понижается, когда развивается сосудистая недостаточность. Частота сокращений непосредственно после ИМ составляет 50-60 в минуту.
Дифференциальные исследования
Дифференциальная диагностика инфаркта миокарда отличает его от патологий со схожей клиникой путем сопоставления их признаков. Исключая не подходящие по симптомам болезни, диагноз сводится к единственно верному решению. Эта методика позволяет наиболее эффективно проводить лечение инфаркта миокарда. Диагностика должна строиться на сравнении ИМ с такими заболеваниями как стенокардия, острая коронарная недостаточность, аневризма аорты, острый панкреатит, перикардит, печеночные колики и другими.
Лабораторные исследования
Лабораторная диагностика инфаркта миокарда включает в себя общий анализ крови и биохимическое исследование.
Биохимическая диагностика инфаркта миокарда учитывает уровень биохимических маркеров, то есть белков, входящих в состав сердечной мышцы, которые при необратимом поражении клеток начинают выделяться в кровь. К исследуемым белкам относятся:
- тропонин;
- миоглобин;
- МВ-фракция креатинфосфокиназы.
Анализы при инфаркте миокарда показывают превышение в крови этих ферментов.
Тропонин — наиболее специфичный биомаркер, с помощью которого можно диагностировать инфаркт миокарда. В норме уровень тропонина в крови минимален и часто не определяется. Однако через 2 часа после ИМ его концентрация резко увеличивается и держится на высоком уровне 1-2 недели, после чего начинает постепенно снижаться. Пик концентрации тропонина приходится на вторые сутки после инфаркта.
Другой маркер – уровень миоглобина. Его рост диагностируется через 2-4 часа после инфаркта и сохраняется двое суток. Однако высокая концентрация фермента может быть вызвана и другими обстоятельствами, например, патологиями почек, физическим перенапряжением.

МВ-фракция КФК начинает повышаться через 6-8 часов после ИК и стремится к норме на третьи сутки. Чем сильнее поражена сердечная мышца, тем активней МВ-фракции КФК. Ряд других обстоятельств также может привести к росту этого белка. Это могут быть поражения тканей головного мозга, последствия хирургического вмешательства, физических нагрузок и другие.
Анализ крови при инфаркте миокарда выявляет и другие лабораторные признаки болезни:
- рост скорости оседания эритроцитов;
- повышенный лейкоцитоз;
Степень выраженности этих симптомов зависит от размера очага, поэтому при слабых инфарктах они могут отсутствовать.
Электрокардиограмма
Электрокардиография – чрезвычайно ценный источник сведений при определении инфаркта. Записывать кардиограмму следует в динамике.
В нормальном состоянии сердечный цикл открывает активация предсердий. Она показана на кардиограмме зубцом Р. Определенный временной промежуток проходит до начала возбуждения желудочков. Он соответствует участку P-Q. Процесс вовлечения всех желудочков отражается комплексом QRST при этом R отражает максимальную амплитуду. В точке Т фиксируется реполяризация желудочков.
При поражении сердечной мышцы ее электрический потенциал снижается относительно здоровых тканей. Это позволяет установить точную локализацию инфаркта миокарда по ЭКГ.
Результатом расстройства кровотока при ИМ является создание патологических зон. Все они принимают участие в ЭКГ при инфаркте миокарда:
- зона некроза. Центральная, отмечается комплексом QRS. ЭКГ признаками инфаркта миокарда в этой области является регистрация инфарктного зубца Q и резкое снижение амплитуды зубца QR;
- зона повреждения. Находится вокруг области некроза. Инфаркт на ЭКГ проявляется поднятием сегмента ST и его фиксацией выше изолинии;
- зона ишемии. Располагается на рубеже с неизмененными тканями. Изменения на ЭКГ проявляются в том, что зубец Т меняет свою полярность и амплитуду.
ЭКГ диагностика инфаркта миокарда позволяет установить также глубину некроза:
- при трансмуральной форме ИМ выпадает зубец R;
- субперикардиальный ИМ характеризуется депрессией ST и преобразование зубца Т
- интрамуральная форма ИМ выражается сливанием ST с зубцом Т и поднятием этого сегмента.
ЭКГ диагностика стандартно проводится в 12 отделениях. Такой метод позволяет с точностью обнаружить инфаркт, локализацию некроза, степень поражения и временные изменения. В ряде случаев используются добавочные отделения, например, в случае аномального расположения сердца.
Эхокардиография применяется как дополнительный источник информации. По ее результатам визуализируют некроз, определяют масштаб поражения, оценивают осложнения и эффективность терапии.
Инфаркт миокарда с каждым годом молодеет, растет количество заболевших. И, несмотря на то, что процент летальных исходов с каждым годом снижается, общая смертность все еще чрезвычайно высока. Треть заболевших умирает еще до госпитализации, десятая часть – в течение года. Поэтому своевременная диагностика болезни приобретает колоссальное значение и является основой эффективной терапии.